La pérdida de un bebé durante el embarazo o poco después del nacimiento es una experiencia devastadora que deja una profunda huella emocional en los padres. En medio del dolor y el duelo, el cuerpo de la madre, en un complejo juego hormonal, inicia un proceso biológico inesperado: la producción de leche materna. Este fenómeno, que ocurre independientemente de si el bebé sobrevive o no, abre un abanico de posibilidades y desafíos, especialmente en el contexto de los bancos de leche neonatal.
Cuando la placenta se separa del útero, un mecanismo hormonal se pone en marcha, se inicia la cuenta atrás para la producción de leche, la lactogénesis II ha comenzado. Da igual lo que haya ocurrido con él bebe, si está vivo o muerto, el cuerpo no entiende y responde. En función del momento de la muerte, si es fetal ocurre antes del nacimiento con independencia de las semanas de gestación (aborto antes de las 22 semanas), neonatal ocurre tras el nacimiento y antes de alcanzar los 28 días de edad o más allá de los primeros 28 días de vida, la madre se encontrará en un momento diferente de su lactogénesis. Es necesario conocer en qué momento del proceso se encuentra para saber cómo actuar, la lactogénesis pasa por tres etapas diferentes que son: lactogénesis I formación de calostro desde la semana 16 de gestación hasta las primeras 72 h de vida aproximadamente. Lactogénesis II proceso de transformación del calostro a leche de transición se inicia con el nacimiento del bebe por los cambios hormonales en el parto y aparece al tercer-cuarto día de vida hasta el 14 aproximadamente. Lactogénesis III es el cambio a leche madura aparece a partir del día 14 de vida del neonato. En este proceso existirán variaciones en la composición de la leche en función de las necesidades del niño, modificará el aporte calórico, proteínas, inmunoglobulinas, lactosa, vitaminas y la cantidad de leche producida.
La muerte intrauterina es un asunto global de derechos humanos que se cobra 2.6 millones de vidas al año en el mundo, no debemos infravalorarlo. En el 2019 el INE publicó 360.617 nacimientos, de ellos 1138 fueron muertes fetales y 977 niños murieron entre los 0 días y el año de vida, es un problema que afecta a un gran número de padres. Y esto lleva implícito que también es un problema a hora de gestionar esas lactancias. En España no existe ningún protocolo ni estudio que valore el impacto de la lactancia en estos casos.
La Estrategia de Salud Sexual y Reproductiva recomienda asesorar a la madre que ha sufrido una perdida gestacional o la muerte de un bebe, de las posibles opciones que tiene para inhibir la lactancia, el destete natural, farmacológico o proseguir con ella. En una encuesta realizada a 734 madres que perdieron a sus hijos después de la semana 15 de gestación, el 34% dijeron que si se lo hubiesen ofrecido habrían donado su leche al banco. Es un porcentaje muy alto, perder toda esa leche es una pena y más por falta de información y visualización.
El Fenómeno de la Lactancia Tras una Pérdida Perinatal
A pesar de que el bebé ya no está presente, el cuerpo materno continúa su ciclo biológico. La producción de leche se desencadena por la caída de los niveles hormonales tras la expulsión de la placenta. Este proceso fisiológico puede ser desconcertante y doloroso para las madres que han sufrido una pérdida perinatal, ya que la leche es un recordatorio tangible de la vida que se ha ido.
¿Por qué los pechos producen leche si el bebé ya no está? Hoy en día, se sabe mucho sobre los beneficios de la leche materna para el bebé y su madre. Por el contrario, poco se conoce sobre lo que pasa con este alimento básico cuando se produce una muerte perinatal. Algunas mujeres que pierden a sus bebés durante el embarazo se sorprenden cuando empiezan a producir leche. El cuerpo de la gestante no entiende que el bebé ha muerto y la naturaleza siempre sigue su curso. Tras el nacimiento y la expulsión de la placenta, órgano que proporciona oxígeno y alimentación al bebé durante el embarazo, empiezan a liberarse una serie de hormonas que provocan la salida de leche.
La muerte de un hijo tan precoz sigue siendo un tema “tabú” para cierta parte de nuestra sociedad, se le resta importancia, minimizan el impacto, por una falsa creencia - si no lo conocen, no lo pueden querer-, grave error. Afortunadamente en los últimos años ha aumentado la sensibilidad con este tema y en España se han creado centros que ofrecen formación específica para padres y grupos de apoyo. Somos más conscientes de la necesidad de ayudar a estos padres a recuperar un estado psíquico-emocional saludable.
La supresión o continuación de la lactancia tras la muerte de un hijo es una elección personal que se entrelaza con una experiencia única de la madre y la expresión de su dolor. Algunas madres desean la supresión inmediata de la lactancia porque les resulta doloroso el recordatorio de la pérdida, pero otras madres eligen destetar naturalmente y donar su leche. La donación de leche materna por sí sola no hará desaparecer el dolor de una madre, pero si tiene el potencial de proporcionar protección contra los trastornos del estado de ánimo posparto.
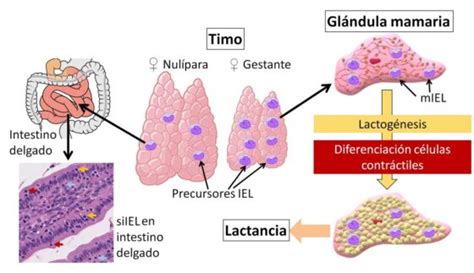
Opciones para la Madre: Inhibición, Destete o Donación
Ante esta situación, la Estrategia de Salud Sexual y Reproductiva recomienda que se informe a la madre sobre las diversas opciones disponibles. Estas incluyen la inhibición farmacológica de la lactancia, el destete natural, o la posibilidad de donar la leche materna a bancos de leche neonatales.
Si la muerte es intrauterina y no ha llegado a instaurarse la lactancia, las habrá que quieran inhibir la lactancia tomándose los fármacos prescritos para ello lo antes posible. Otras, en cambio dejaran a la naturaleza actuar y drenaran sus pechos para evitar problemas como ingurgitaciones, obstrucciones o mastitis hasta que la producción disminuya y desaparezca. Si la muerte es neonatal o posterior, es decir la lactancia ya está instaurada y la madre se encuentra en fase lactogénesis III, podrá inhibirla, o donar su “oro blanco” a los bancos de leche y de ese modo que otros bebes se vean beneficiados con esa leche materna. También existe la posibilidad de darle la leche a una amiga o conocida que la pueda necesitar, aunque esta es una práctica poco utilizada.
Inhibición Farmacológica: La cabergolina es el método de elección más utilizado, actúa a nivel cerebral frenando a la hormona encarga de producir la leche (prolactina), sabemos que en el 15% de los casos no se conseguirá, no será efectivo. Si la lactancia no se ha establecido, se administra una sola dosis de 1 mg. Si la lactancia estaba establecida se administrarán 0.25 mg cada 12 horas durante dos días. Pero si la lactancia lleva varias semanas instaurada, no se recomendará su uso, porque la producción de leche ya no depende tanto de las hormonas, sino que depende de la succión, reduciendo mucho su eficacia. No existe ningún estudio que demuestre que sea más seguro y eficaz que los medios naturales. Lo que, si existen, son contraindicaciones para utilizarlo en madres con hipertensión, insuficiencia hepática o estar en tratamiento antipsicótico. A pesar de todo lo expuesto, sigue siendo un tratamiento de primera elección porque un gran porcentaje madres necesitan inhibirla por no soportar sentir los cambios que se producen en sus mamas y que su hijo este muerto.
Destete Natural: Es un método más progresivo. La mama genera leche ante el estímulo de la succión, si ese estimulo no existe la producción de leche disminuye hasta desaparecer por completo. Este mecanismo está regulado por control local, el factor inhibidor de la lactogénesis, cuanto más factor exista en la mama, menos leche producirá. Por ello, no se aconseja el vaciado completo de estas. Si ocurre en los primeros días del nacimiento, lactogénesis II, puede ser asintomático o por el contrario provocar dolor e ingurgitación. Si la lactancia esta más instaurada, lactogénesis III es más fácil que surjan complicaciones. Por eso es necesario explicar a la madre el tipo de abordaje que necesita hacer.
Donación de Leche Materna: La donación de leche extraída tras la inhibición de esta por el fallecimiento. Donación tras el fallecimiento, sin intención de inhibirla y manteniéndola en el tiempo. La madre a pesar de perder a su hijo decide mantener la lactancia para el beneficio de otros bebes. También lo hacen porque les ayuda a sentir una conexión con su hijo. Algunas madres has llegado a afirmar que es la manera que tiene su cuerpo de llorar su perdida, con lágrimas de leche. Jessica Welborn estudio el tema de la donación de leche tras el fallecimiento de sus hijos y encontró que el donar la leche es beneficioso para el duelo porque le encuentra significado a todo lo que le ha ocurrido.
Sin embargo, la práctica más habitual de los hospitales de nuestro país es inhibir la lactancia de manera inmediata, muchos de ellos sin preguntarle a la madre cuál es su deseo, dando por hecho que lo mejor es retirarla, violando de una manera inconsciente los derechos de esa madre a decidir cómo quiere que actúe su cuerpo. Además de ser una práctica que no siempre tiene el efecto esperado, muchas madres terminan desarrollando una obstrucción o mastitis. Con la inhibición, no siempre se consigue que no aparezca la leche, pueden surgir complicaciones una vez en casa, por eso toda madre debe tener los conocimientos necesarios para actuar ante una situación como esta. Explicando que no es necesario restringir los líquidos, ni vendar los pechos, son falsas costumbres sin evidencia científica, necesitara drenar los pechos un poco para encontrarse cómoda y evitar las temidas obstrucciones o mastitis. Y así poco a poco, sin tener el estímulo de la succión, la leche desaparecerá.

El Banco de Leche: Un Refugio de Vida y Esperanza
La leche materna es el alimento ideal para cualquier recién nacido, especialmente para aquellos prematuros o enfermos que no pueden ser amamantados por sus propias madres. Los bancos de leche juegan un papel crucial al recolectar, procesar y distribuir leche materna donada, ofreciendo una alternativa vital cuando la leche de la madre no está disponible.
La Asociación Española de Bancos de Leche Humana (AEBLH) especifica las únicas condiciones en las que las madres no pueden ser donantes y estas son, madres portadoras de enfermedades transmisibles, las que se encuentren una fase aguda de enfermedad, con hábitos tóxicos (drogas, OH), o que consuman fármacos incompatibles con la lactancia (son muy pocos). Para ser donante tiene que pasar una entrevista personal en la que se pregunta sobre hábitos saludables además de una prueba de serología para descartar enfermedades transmisibles a través de la leche (como la sífilis, hepatitis B o C).
La donación de leche materna tras una pérdida perinatal, cumpliendo los mismos requisitos y excepciones que una madre de un bebé que ha nacido vivo y esté siendo amamantado, es una práctica cada vez más visibilizada y apoyada. Las mujeres que deciden donar su leche tras perder a su hijo comentan que este acto ha sido como un salvavidas para ellas. Les ha proporcionado un sentido de propósito en un momento en el que se encontraban totalmente perdidas. Además, les ha ayudado a sobrellevar los sentimientos de dolor. Muchas de las mujeres que han sufrido una pérdida perinatal se sienten culpables por no haber podido salvar la vida de su hijo. Al donar leche, ayudan a salir adelante a otros niños, y eso provoca una disminución del sentimiento de culpabilidad. La donación es vivida por las mujeres como una ceremonia conmemorativa en la que pueden honrar la corta vida de su vástago y darle un lugar en el mundo.
El ritual repetitivo de extraer la leche es una forma de llorar la pérdida. También es un momento para conectar con el recuerdo, lo que les permite aceptar e integrar la muerte de sus bebés en sus vidas.
La Asociación Española de Bancos de Leche ha presentado un nuevo tríptico con el fin de informar sobre la posibilidad de donar leche después de la pérdida del bebé. De esta manera, el texto explica que las mujeres cuyo hijo ha fallecido y donan su leche refieren que les alivia y reconforta pensar que de esta manera pueden contribuir al bienestar de otros recién nacidos. Asimismo, ofrece respuestas a algunas cuestiones que pueden surgir al respecto: ¿por qué se continúa produciendo leche?, ¿cómo puedo extraerla?
Resulta imprescindible empoderar a las mujeres y a su familia, darles todas las herramientas, escucharlos, informarlos de las posibles alternativas que tienen ante la lactancia, para que puedan tomar la mejor decisión y realicen el duelo de la manera más saludable.
Testimonio de donación de leche con muerte neonatal-Janine
El Impacto de la Donación en el Duelo Materno
La donación de leche materna, especialmente tras una pérdida perinatal, no solo beneficia a los recién nacidos receptores, sino que también puede tener un impacto terapéutico significativo en el proceso de duelo de la madre. Este acto altruista permite a las mujeres sentir que su cuerpo aún puede nutrir y proteger la vida, validando su maternidad y otorgando un propósito a una situación de profunda desesperanza.
Esta elección tiene un potencial beneficioso para las mujeres en proceso del duelo, diversos estudios señalan que el manejo fisiológico de la lactancia por parte de la madre le ayuda a llevar mejor la situación y le da sentido a todo lo ocurrido, sienten que están ayudando a otros bebes y eso es muy fructuoso para ellas.
Jessica Welborn exploró este tema y encontraba que existen varios motivos para donar leche que pueden ser beneficiosos para el duelo y el proceso de encontrar significado. Aparte del acto altruista de ayudar en la salud de otro bebé, Welborn encontró que el acto de extraer la leche es una manera de validar su maternidad, lo cual muchas veces se desautoriza socialmente después de la muerte gestacional o neonatal.
La donación de leche tras la pérdida de un bebé. Quizás de primeras suena fuerte. Pero cuando pausas. Cuando lo escuchas, lo piensas…no solo es factible sino que a muchas mujeres les permite caminar su duelo ayudando a otros bebés.
Necesitamos seguir con vías de investigación que nos ayuden a unificar criterios, creando guías y protocolos en nuestros hospitales que puedan ayudarles. Ya existe una Guía de Atención Profesional a la Muerte Perinatal en la se destaca la importancia de comunicar a las madres las posibilidades con su lactogénesis.
| Condición | Restricción |
|---|---|
| Enfermedades transmisibles | Madres portadoras |
| Estado de salud | Fase aguda de enfermedad |
| Hábitos tóxicos | Drogas, alcoholismo |
| Fármacos | Consumo de medicamentos incompatibles con la lactancia |
El manejo de la lactancia o su inhibición, (en función de lo que desea la madre) deben realizarse en las 4 horas posteriores al fallecimiento o antes si se sabe que él bebe no tiene posibilidades de sobrevivir o es una muerte intrauterina. El inhibir, continuar e incluso iniciar la lactancia tras la muerte de un hijo es una elección muy personal fruto de su deseo y dolor. Algunas desean la supresión inmediata, les resulta muy doloroso el recordar que han perdido a su hijo. Otras desean un cese natural, donando toda la que tiene hasta que desaparece. Y otras desearan donarla, ayudándoles en el proceso de duelo, aunque no les haga desaparecer su dolor.
La falta de reconocimiento social del bebé como una persona real hace que los padres no puedan expresar públicamente sus sentimientos. Por tanto, estos se sienten incomprendidos y viven su duelo en soledad. Además, la falta de recuerdos del bebé complica la superación de la pérdida.