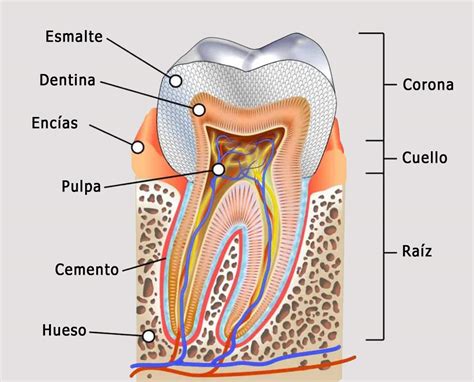
El oscurecimiento dental o coloración dental puede comprometer la estética y la confianza de los pacientes, sobre todo, en casos de discromía severa. Por suerte, en la actualidad, existen diversas técnicas y materiales que nos permiten obtener resultados altamente estéticos. Una de las opciones más efectivas es el blanqueamiento interno, protocolo que permite restaurar el color del diente de forma conservadora y duradera.
En este artículo, explicaremos en qué consiste el protocolo de blanqueamiento dental, detallaremos las diferentes fases del procedimiento y analizaremos los riesgos que se deben tener en cuenta.
¿En qué consiste el protocolo de blanqueamiento dental?
El blanqueamiento interno es un procedimiento mínimamente invasivo para el tratamiento de discromías dentales, ya que permite restaurar el color natural del diente de manera conservadora. En comparación con otros tratamientos restauradores, este protocolo presenta las siguientes ventajas:
- Eliminación mínima de la estructura dental
- Bajo coste del tratamiento, comparado con otras opciones restauradoras.
- Facilidad de ejecución.
En dientes no vitales, el mecanismo de acción del blanqueamiento se basa en el mismo principio químico que en dientes vitales: la liberación de especies reactivas de oxígeno.
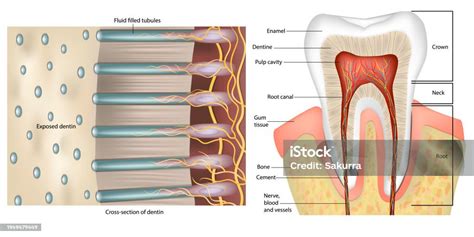
¿Cuáles son las causas de las discromías dentales?
La discromía dental se produce cuando un diente sufre un cambio en su coloración. El término proviene del latín: “dis-”, que significa alteración, y “cromos”, que hace referencia al color. Esta condición puede tener diversas causas y comprometer de forma significativa la estética dental del paciente.
Esta condición afecta con mayor frecuencia a pacientes del sexo masculino en el rango de edad de entre 35 y 59 años.
A continuación, presentamos los posibles orígenes:
- Causas extrínsecas: se deben a la acumulación de pigmentos en la superficie dental como resultado del consumo de ciertos alimentos, bebidas, productos de tabaco o una higiene oral inadecuada. Además, el desgaste progresivo del esmalte con el envejecimiento puede oscurecer los dientes de forma natural.
- Causas intrínsecas: se originan en el interior de la cámara pulpar e incluyen hemorragias, necrosis, calcificación y decoloración iatrogénica tras ciertos tratamientos dentales.
Las causas más comunes de dientes decolorados en dientes no vitales incluyen:
- Dientes decolorados por necrosis o hemorragia pulpar.
- Dientes oscurecidos a causa de distintos materiales utilizados en tratamientos previos de endodoncia.
- Fracaso de un blanqueamiento vital previo.
- Tratamiento de conductos incorrecto (limpieza y sellado incompleto del sistema de conductos).
- Presencia de lesiones periapicales.
- Tinción provocada por restauraciones de amalgama.
- Restauraciones estéticas mal ajustadas y con filtración.
Compuestos químicos del blanqueamiento interno
En la actualidad, el blanqueamiento interno se basa en el uso de productos que generan la liberación de especies reactivas de oxígeno. Los productos químicos más utilizados como fuentes de oxígeno son los peróxidos de hidrógeno, en una concentración de 30-35%, ya sean usados de forma directa o producidos a través de una reacción química por peróxido de carbamida (37%). Gracias a su bajo peso molecular, estas sustancias pueden penetrar en la dentina y liberar moléculas de oxígeno con electrones libres. Este proceso permite romper los dobles enlaces de los compuestos orgánicos e inorgánicos presentes en los túbulos dentinarios hasta alcanzar un punto de saturación o umbral de blanqueamiento.
Los principales agentes blanqueadores empleados en el blanqueamiento interno son el peróxido de hidrógeno en concentraciones de 30-35% y el peróxido de carbamida en concentraciones de 37%. Ambos compuestos actúan liberando oxígeno activo, lo que permite la degradación de los pigmentos responsables de la discromía.
Protocolo del blanqueamiento interno
Para lograr resultados óptimos y seguros, hay que seguir un protocolo estructurado que contemple desde la evaluación inicial del caso hasta la aplicación del tratamiento. A continuación, detallamos los aspectos clave del procedimiento.
Comprobaciones previas
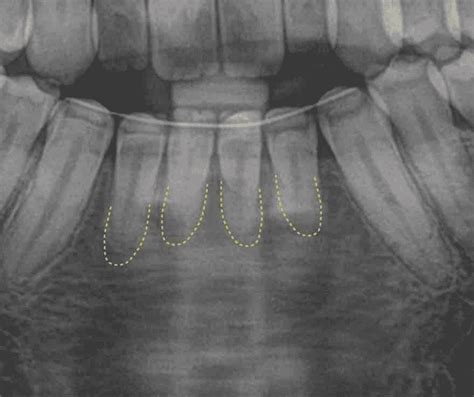
Antes de iniciar cualquier protocolo de blanqueamiento interno, es necesario comprobar que el tratamiento de conducto del diente no vital se encuentra en óptimas condiciones. Esta verificación se puede realizar con una radiografía. Además, el caso deberá ser documentado con fotografías que incluyan la toma de la coloración dental. Asimismo, es imprescindible informar al paciente de que, al realizar el acceso cavitario para el blanqueamiento interno, existirá un mayor riesgo de fractura de la pieza. Por otro lado, si existen lesiones cariosas o restauraciones en mal estado, estas deberán ser reemplazadas por restauraciones provisionales.
Sellado cervical
En todos los casos, antes de iniciar el procedimiento, se deberá colocar una barrera cervical para evitar la difusión del agente blanqueador a través de los túbulos dentinarios hacia el periodonto en el diente no vital en cuestión. Para conformar esta barrera biológica, la obturación endodóntica debe reducirse entre 1 y 2 mm por debajo del límite amelocementario, lo que puede determinarse con el uso de una sonda periodontal. Además, la cámara pulpar debe estar libre de material de obturación endodóntico. La remoción puede llevarse a cabo con fresas de carburo de baja velocidad.
Técnicas de blanqueamiento interno
El blanqueamiento interno puede realizarse mediante diferentes técnicas. A continuación, se presentan las tres principales:
- Blanqueamiento dental ambulatorio o convencional: Descrita por primera vez por Spasser en 1961, esta técnica consiste en insertar el agente blanqueador dentro de la cámara pulpar y retirarlo después de 3-4 días. Si es necesario, el protocolo puede repetirse hasta alcanzar el color deseado y se pueden utilizar perborato de sodio, peróxido de carbamida y peróxido de hidrógeno. El blanqueamiento de dientes no vitales se hace empleando la técnica externa combinada o ambulatoria.
- Blanqueamiento dental interior / exterior: También conocida como «de adentro hacia afuera», esta técnica implica la colocación de una barrera cervical en la cámara pulpar para proteger el diente. De esta forma, se deja el acceso de la cavidad abierta para que el paciente aplique directamente el blanqueamiento, que en este caso será peróxido de carbamida al 10%, tanto en la cavidad como en una cubeta de blanqueo. Esta cubeta se coloca en la boca para sellar la cavidad y el blanqueador se debe cambiar cada 4-6 horas. El paciente regresará a la consulta después de 2-3 días para evaluar el progreso.
- Interno in office: En este caso, el agente blanqueador se aplica tanto dentro de la cámara pulpar como en la superficie dental. Una vez que ha finalizado el procedimiento, el producto se retira y el acceso al canal se sella con un material temporal.
¿Cómo se realiza un blanqueamiento dental interno? El procedimiento comienza con la evaluación radiográfica del diente no vital y la documentación del color inicial. Luego, se retira parte de la obturación endodóntica y se coloca una barrera cervical para evitar la filtración del agente blanqueador. A continuación, se introduce el agente blanqueador en la cámara pulpar según la técnica elegida: ambulatoria, interior/exterior o in office.
Cuando se blanquea un diente no vital endodonciado, el agente blanqueante se difunde a partir de la dentina de la cámara pulpar, al interior de la superficie interna del esmalte sin contactar con la parte externa del esmalte. En estos casos, el efecto blanqueante es resultado de una reacción de oxidación en la dentina pigmentada.
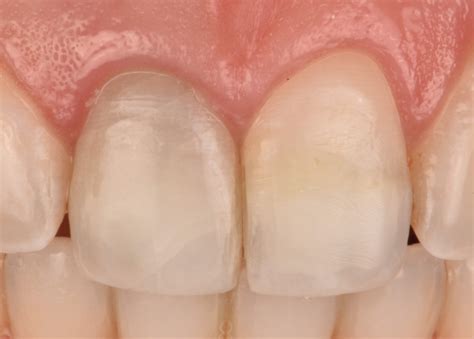
¿Cuáles son los riesgos del protocolo de blanqueamiento dental?
Es importante considerar que el blanqueamiento interno puede tener posibles efectos adversos tanto a nivel local como sistémico, causados por la toxicidad de los diferentes agentes blanqueadores. Por lo general, esto ocurre por la alta difusión del peróxido de hidrógeno a través de las estructuras dentales, debido a su bajo peso molecular. Asimismo, el principal riesgo biológico de este procedimiento es la aparición de las reabsorciones cervicales externas, una complicación que puede presentarse en dientes no vitales. Lo más habitual es que esta reabsorción sea asintomática y, en muchos casos, solo se detecte mediante radiografías de control. En algunas situaciones, pueden observarse signos clínicos como hinchazón en la papila interdental o sensibilidad a la percusión en la pieza afectada.
Los principales riesgos incluyen la reabsorción cervical externa o interna en diente no vital, una complicación asintomática que puede detectarse mediante radiografías de control, y la recidiva del color, que requiere seguimiento clínico.
¿Cuál es el seguimiento tras el protocolo de blanqueamiento dental?
Para minimizar los riesgos asociados al blanqueamiento interno, es fundamental un seguimiento clínico y radiográfico periódico. Este control permitirá detectar a tiempo una recidiva de la coloración dental o el diagnóstico precoz de posibles reabsorciones radiculares externas. Asimismo, es importante informar a los pacientes de que la tasa de éxito del blanqueamiento interno puede variar según la severidad y antigüedad de la pigmentación. En este sentido, en casos favorables, se logra una efectividad de hasta el 85% en la coloración dental. Sin embargo, en discromías más severas o de larga evolución, la tasa de éxito puede reducirse hasta un 40%, lo que podría requerir la combinación con tratamientos restauradores alternativos, ya sean directos o indirectos.
Sí, es posible que con el tiempo el diente tratado vuelva a oscurecerse, aunque no siempre ocurre. Para minimizar el riesgo de que esto ocurra, es fundamental realizar un buen sellado con resina una vez finalizado el blanqueamiento y mantener una excelente higiene oral.
¿Cómo lograr un blanqueamiento interno seguro, conservador y eficaz?
El blanqueamiento interno, protocolo conservador y eficaz para la gestión de discromías, de alteración en la coloración dental permite obtener resultados altamente estéticos que contribuyen a la satisfacción del paciente. Sin embargo, la ejecución del blanqueamiento dental requiere un conocimiento y dominio técnico especializado, sobre todo en diente no vital. Y es que factores como la configuración de la barrera mecánica, el control de la concentración de los agentes blanqueadores y el seguimiento clínico son determinantes para evitar complicaciones como la reabsorción radicular externa.
Para conseguir un buen resultado en el blanqueamiento de dientes no vitales y embellecerlos se debe realizar un diagnóstico lo más detallado posible (anamnesis, exploración clínica y radiográfica) para encontrar y tener clara la causa de la decoloración, y también el estado actual del diente. Una vez obtenido el color deseado se vuelve a rellenar el orificio con un material de obturación, en el que generalmente se utiliza resina.
Los materiales que se utilizan -como el perborato de sodio o el peróxido de hidrógeno- están diseñados específicamente para uso odontológico y se aplican en concentraciones controladas dentro del diente. Es importante evitar intentos de blanqueamiento casero o no supervisado, ya que un mal uso de los agentes químicos puede causar filtraciones, daño a las restauraciones, o incluso reabsorción interna del diente.
Aunque el blanqueamiento interno suele ser eficaz, en algunos casos los resultados pueden no ser completamente satisfactorios. Si el color del diente no se aclara lo suficiente o no se iguala con los dientes vecinos, existen alternativas estéticas como carillas de resina, incrustaciones o coronas dentales.
Los expertos recomiendan en la mayoría de los casos, combinar esta técnica con el blanqueamiento tradicional para obtener un mejor resultado.
Diferencias con el blanqueamiento dental tradicional
El blanqueamiento externo es el más común y conocido. Para llevar a cabo esta intervención se utilizan diferentes técnicas siendo la aplicación de peróxido de carbamida una de las más eficaces.
Una de las principales diferencias del blanqueamiento interno con respecto al blanqueamiento externo es que es necesario que sea un especialista dental el que lleve a cabo la técnica de blanquear el diente desde el interior, la cual consiste en aplicar un producto en el interior del diente y no realizarlo en casa a través de férulas como ocurre en el tratamiento tradicional.
En definitiva, estamos ante una intervención que tiene como único objetivo mejorar la estética dental del paciente y que a día de hoy, es uno de los tratamientos más demandados. La principal diferencia está en la técnica y el objetivo. El blanqueamiento interno se realiza en dientes que han perdido su vitalidad (es decir, que ya no tienen nervio), generalmente después de una Endodoncia. En cambio, el blanqueamiento dental tradicional se aplica en la superficie externa de dientes sanos, vitales, con el objetivo de aclarar el color de varios dientes a la vez.
El blanqueamiento de dientes no vitales es diferente del que se realiza en el diente vital ya que la causa de las decoloraciones es distinta.
¿Cuáles son los pacientes mayormente expuestos a una discromía dental? La discromía dental o coloración dental intrínseca afecta con mayor frecuencia a pacientes masculinos en el rango de edad de 35 a 59 años.
BLANQUEAMIENTO DENTAL paso a paso - Cómo conseguir dientes más blancos de forma segura ©
El blanqueamiento dental es un procedimiento popular para obtener una sonrisa más brillante y atractiva. Sin embargo, es importante tener en cuenta la frecuencia recomendada para evitar posibles efectos adversos en los dientes y las encías. El blanqueamiento dental realizado en la consulta del dentista, utilizando productos de blanqueamiento de alta concentración y luz especializada, puede proporcionar resultados más rápidos y efectivos. En general, se recomienda someterse a este tipo de blanqueamiento cada 6 a 12 meses, dependiendo del caso y las necesidades individuales. Los kits de blanqueamiento dental para uso doméstico, como los que se obtienen del dentista o los disponibles en el mercado, generalmente contienen productos de blanqueamiento de menor concentración que se aplican durante un período de tiempo más prolongado.
No todos los dientes con tratamiento de conductos son aptos para blanqueamiento interno. Además, se revisa si el oscurecimiento es realmente de origen interno (por restos pulpares o pigmentos) y no por tinciones externas.
¿Qué son los dientes no vitales?
Los dientes no vitales son aquellos que han perdido su vitalidad y ya no tienen tejido pulpar vivo en su interior. El tejido pulpar es una parte vital del diente que contiene nervios y vasos sanguíneos. Cuando este tejido se daña o infecta, puede ser necesario realizar un tratamiento de conducto o endodoncia para eliminarlo y preservar el diente.
Los dientes que han sido sometidos a un tratamiento de conducto o endodoncia se consideran no vitales. Durante este procedimiento, el tejido pulpar infectado o dañado se elimina y se rellena el espacio resultante con un material biocompatible.
Los dientes que han sufrido un traumatismo severo, como una fractura o un golpe fuerte, pueden perder su vitalidad. Si el tejido pulpar se daña debido al traumatismo, puede ser necesario realizar un tratamiento de conducto para salvar el diente.
Las caries profundas pueden alcanzar el tejido pulpar y provocar una infección. En estos casos, el tratamiento de conducto puede ser necesario para eliminar la infección y preservar el diente.
En casos de enfermedad periodontal avanzada, la infección puede extenderse hasta el tejido pulpar y afectar la vitalidad del diente. En tales situaciones, puede ser necesario realizar un tratamiento de conducto para salvar el diente.