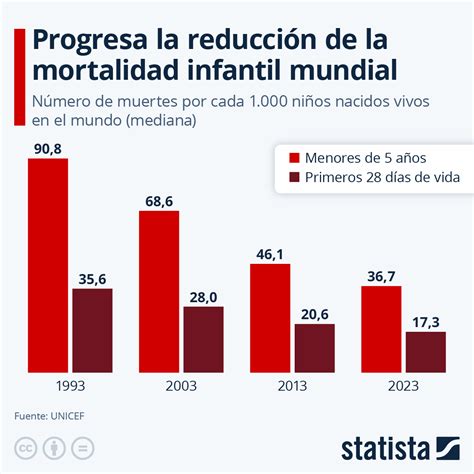
La mortalidad infantil se refiere a la muerte de niños menores de cinco años, y es un indicador clave del bienestar de la población infantil. Según la OMS (Organización Mundial de la Salud), refleja la calidad de los sistemas de salud, las condiciones socioeconómicas y el acceso a servicios básicos. En particular, la mortalidad neonatal (niños menores de 28 días) es un área donde los avances han sido lentos, con complicaciones en el parto y nacimientos prematuros como principales causas en esta etapa crítica. También es relevante mencionar la mortalidad en edades de 5 a 24 años, que, aunque menos crítica que en los primeros cinco años, sigue siendo un reto en muchos países o lugares en los que se está viviendo una crisis humanitaria.
La mortalidad materna es un término estadístico que describe la muerte de una mujer durante el embarazo, el parto o el posparto. Naciones Unidas estima que en 2015 se produjeron unas 303 000 muertes maternas -aproximadamente una defunción materna cada dos minutos-, de las cuales, menos del 1% se produjeron en países desarrollados. La Organización Mundial de la Salud define la defunción materna como «la muerte de una mujer mientras está embarazada o dentro de los 42 días siguientes a la terminación del embarazo, independiente de la duración y el sitio del embarazo, debida a cualquier causa relacionada con o agravada por el embarazo mismo o su atención, pero no por causas accidentales o incidentales».
Causas Principales de la Mortalidad Infantil y Materna
La mayoría de los casos de mortalidad infantil se deben principalmente a causas prevenibles o tratables, que afectan especialmente a los niños más vulnerables. Estas son las más habituales: enfermedades infecciosas como la neumonía, la diarrea y la malaria; complicaciones durante el parto como asfixia neonatal e infecciones; nacimientos prematuros (bebés nacidos antes de las 37 semanas); desnutrición, que afecta el sistema inmunológico aumentando el riesgo de contraer enfermedades; y la falta de acceso a atención médica básica. La falta de apoyo emocional y social debido a la pobreza puede tener un impacto negativo directo en la infancia, y se dan sobre todo en regiones con acceso limitado a servicios de salud y recursos básicos, aunque lamentablemente ningún país puede bajar la guardia con ello.
Las causas de la muerte fetal pueden ser endógenas, exógenas o fortuitas, o una suma de todas. A la hora de buscar una clasificación debemos atender sus factores. Las causas de la muerte fetal, es decir, la muerte de un feto en el útero antes de su nacimiento, pueden ser diversas y a menudo no se puede determinar la causa exacta en todos los casos. Aunque es muy difícil determinar una causa única de la muerte fetal, si el niño nace ya muerto algunas de las posibles causas pueden incluir problemas con la placenta (esencial para proporcionar nutrientes y oxígeno al feto), problemas genéticos o cromosómicos, defectos de nacimiento, malformaciones estructurales graves, o restricciones del crecimiento fetal.
Si el niño fallece en el momento del parto, las causas más comunes son complicaciones del cordón umbilical (enrollamiento alrededor del cuello o nudos), infecciones maternas (toxoplasmosis, rubéola, citomegalovirus, herpes, listeriosis), rotura uterina o el uso inadecuado de instrumental médico.
Las mujeres mueren de complicaciones durante o tras el embarazo o el parto. La mayoría de estas complicaciones aparecen durante el embarazo y son, en su mayoría, prevenibles o tratables. Otras complicaciones podían existir ya antes del embarazo, pero se agravan con la gestación, especialmente si no se tratan como parte de la atención a la mujer. Las principales causas de mortalidad materna a nivel mundial son, aproximadamente, las hemorragias graves (mayoritariamente, tras el parto), las infecciones (generalmente, tras el parto), la hipertensión arterial durante el embarazo (preeclampsia y eclampsia), las complicaciones en el parto y los abortos peligrosos.

Factores que Influyen en la Mortalidad Materna e Infantil
La mortalidad infantil está influenciada por diversos factores, entre los que destacan: la falta de acceso a atención médica adecuada (en muchos lugares, las madres y sus bebés no reciben atención prenatal o posnatal de calidad); la desnutrición (un factor crítico que debilita el sistema inmunológico infantil); el acceso limitado a agua potable y saneamiento (la falta de agua limpia y sistemas de saneamiento incrementa el riesgo de enfermedades como la diarrea); las condiciones socioeconómicas (las familias que viven en pobreza extrema tienen más dificultades de acceso a atención médica, alimentos nutritivos y condiciones de vida saludables); y las emergencias humanitarias y conflictos (que agravan los riesgos de mortalidad infantil, ya que provocan la interrupción de los servicios de salud y la proliferación de enfermedades prevenibles). Los niños y niñas en contextos de conflicto suelen enfrentarse a riesgos elevados debido a la falta de servicios básicos y la interrupción de programas de vacunación, agua potable, nutrición y protección social.
La mortalidad materna también se ve influenciada por varios factores. Entre ellos, se encuentran el retraso en la decisión de buscar atención, el retraso en llegar a un centro de salud apropiado (a menudo debido a la distancia o a la falta de transporte), y el retraso para recibir atención adecuada en un centro de salud. Además, los fallos del sistema de salud, como la atención de mala calidad, el número insuficiente de proveedores de atención de salud debidamente capacitados, la escasez de suministros médicos esenciales y la poca rendición de cuentas de los sistemas de salud, son determinantes cruciales. Los determinantes sociales, como los ingresos, el acceso a la educación, la raza y el origen étnico, también juegan un papel importante, al igual que las normas de género perjudiciales y las desigualdades que provocan que no se prioricen adecuadamente los derechos de las mujeres y las niñas. Factores externos que contribuyen a la inestabilidad y la fragilidad del sistema de salud, como las crisis climáticas y humanitarias, también tienen un impacto significativo.
Datos de Mortalidad Infantil y Materna
En 2023, la mortalidad infantil global se situó en una tasa de 38,7 muertes por cada 1.000 nacidos vivos, una mejora significativa respecto a los 93 en 1990. A pesar de estos avances, las disparidades regionales son evidentes, siendo África subsahariana la región más afectada. En España, la tasa es considerablemente más baja, en torno a 3 por cada 1.000 nacidos vivos, lo que refleja un sistema de salud sólido.
Cada día mueren más de 700 mujeres por causas prevenibles relacionadas con el embarazo y el parto. En 2023, se produjo una muerte materna prácticamente cada dos minutos. Entre 2000 y 2023, la razón de mortalidad materna (es decir, el número de muertes maternas por cada 100 000 nacidos vivos) se redujo a escala mundial en un 40%, aproximadamente. Algo más del 90% de todas las muertes maternas en 2023 se dieron en países de ingreso bajo y mediano bajo. África Subsahariana y Asia meridional representaron alrededor del 87% de las muertes maternas mundiales estimadas en 2023.
La razón de mortalidad materna en los países de ingreso bajo en 2023 fue de 346 por 100 000 nacidos vivos, frente a 10 por 100 000 nacidos vivos en los países de ingreso alto. En 2023, 37 países se clasificaron como países en conflicto o con fragilidad institucional/social, lo que representa el 61% de las muertes maternas mundiales, pese a representar solo el 25% de los nacidos vivos mundiales. La razón de mortalidad materna es considerablemente mayor en las zonas afectadas por conflictos (504 muertes por cada 100 000 nacidos vivos) en comparación con los entornos frágiles (368) y los entornos que no son ni conflictivos ni frágiles (99).
Impacto en el Desarrollo y Equidad
Cada vida perdida es una oportunidad que desaparece, lo que afecta directamente al progreso hacia los Objetivos de Desarrollo Sostenible (ODS), en particular los relacionados con la salud, la equidad y el bienestar. La mortalidad infantil no solo representa una tragedia para las familias, sino que también afecta el desarrollo social y económico de todas las naciones. Cada fallecimiento supone una pérdida en términos de capital humano, afectando el crecimiento económico y perpetuando ciclos de pobreza y desigualdad. Reducir la mortalidad infantil es clave para alcanzar las metas del Objetivo de Desarrollo Sostenible (ODS) 3, que busca garantizar una vida saludable y promover el bienestar para todos, en todas las edades, incluyendo la reducción de la mortalidad neonatal y la mejora del acceso a servicios de salud en todo el mundo.
La mortalidad infantil expone profundas desigualdades sociales, afectando de manera desproporcionada a los que menos recursos económicos tienen. La muerte fetal es una de las complicaciones más traumáticas que puede sufrir una mujer durante el embarazo o en el momento del parto, y puede tener consecuencias a nivel fisiológico y psicológico. La mortalidad materna es un evento centinela que vigila la calidad de los sistemas de salud en los estados y países del mundo. Hay factores asociados a la muerte materna que no implican un buen o mal estado de salud general, como son el aborto clandestino y las muertes relacionadas con la violencia contra la mujer.
Mortalidad Materna
Estrategias y Programas para Reducir la Mortalidad
UNICEF trabaja estrechamente con gobiernos y otras organizaciones para implementar estrategias de salud materno-infantil, como la mejora de los sistemas de salud y la prevención de enfermedades. Las estrategias clave incluyen: el fortalecimiento de sistemas de salud para garantizar el acceso universal a atención de calidad; campañas masivas de vacunación para prevenir enfermedades infecciosas; acceso a agua potable y saneamiento, esencial para prevenir enfermedades como la diarrea; y programas nutricionales para combatir la desnutrición infantil. También se llevan a cabo acciones específicas en emergencias, colaborando con la OMS, lanzando campañas de vacunación, llevando suministros médicos y estableciendo hospitales de campaña. Estas iniciativas son posibles gracias a los países socios que conocen bien la mejor manera de implementarlas y van de la mano de los responsables de la salud pública en cada país, que son los que ofrecen atención médica adecuada para todos los niños y niñas.
En comunidades vulnerables, UNICEF implementa iniciativas que abordan las barreras de acceso a servicios de salud esenciales. Estas incluyen la capacitación de personal sanitario local, la provisión de kits de salud básicos y la creación de clínicas móviles que llevan atención a zonas rurales y de difícil acceso. Además, UNICEF promueve prácticas saludables mediante programas educativos que enseñan a las madres sobre nutrición, higiene y la importancia de la lactancia materna exclusiva. Estas acciones buscan mejorar las condiciones de vida y reducir las tasas de mortalidad infantil.
UNICEF colabora con gobiernos, organizaciones no gubernamentales, el sector privado y organismos internacionales para reducir la mortalidad infantil. Un ejemplo clave es el Grupo Interinstitucional de las Naciones Unidas para la Estimación de la Mortalidad Infantil (UN IGME), que se creó en 2004. Este grupo, dirigido por UNICEF e integrado por la OMS, el Banco Mundial y la División de Población de las Naciones Unidas del Departamento de Asuntos Económicos y Sociales, intercambia datos y mejora los métodos de estimación.
Para evitar las muertes maternas, es vital prevenir los embarazos imprevistos. Todas las mujeres, incluidas las adolescentes, necesitan tener acceso a anticonceptivos, a servicios para someterse a abortos en condiciones de seguridad y dentro de los límites de lo previsto por la ley, y a una atención de calidad después del aborto. La mayoría de las muertes maternas son evitables, ya que las soluciones de atención de salud para prevenir o tratar las complicaciones son bien conocidas. Todas las mujeres necesitan acceso a cuidados de alta calidad durante el embarazo, así como durante el parto y en el puerperio. La salud materna y la neonatal están estrechamente vinculadas. Es especialmente importante que todos los partos sean atendidos por profesionales de la salud cualificados, ya que la atención y el tratamiento oportunos pueden, tanto en el caso de la mujer como en el del recién nacido, decantar la balanza del lado de la vida.
La atención a cargo de profesionales de la salud capacitados antes, durante y después del parto puede salvar la vida de la madre y del recién nacido. Las hemorragias graves después del parto pueden matar a una mujer sana en cuestión de horas si no recibe atención. Inyectar oxitócicos inmediatamente después del parto reduce de manera efectiva el riesgo de hemorragia. Las infecciones tras el parto pueden eliminarse mediante una buena higiene y reconociendo y tratando a tiempo los primeros signos de infección. La preeclampsia debe detectarse y tratarse adecuadamente antes de que aparezcan convulsiones (eclampsia) u otras complicaciones potencialmente mortales. La administración de fármacos como el sulfato de magnesio a pacientes con preeclampsia puede reducir el riesgo de que sufran eclampsia.
Prevención de la Muerte Fetal y Actuación ante Negligencias
Para evitar la muerte fetal se hace un seguimiento normal del embarazo. Para prevenirlo, se debe estar especialmente atento a antecedentes de abortos espontáneos, movimiento del feto, ritmo cardíaco, pérdida de líquido amniótico, dolor abdominal intenso o sangrado vaginal, entre otros. Cualquier anomalía debería activar protocolos de especial seguimiento. Ante cualquier alarma se debe acudir de forma inmediata a urgencias para determinar el motivo o causa. Entre los diagnósticos más frecuentes o factores de riesgo encontraremos: enfermedades congénitas o defectos de nacimiento; patologías de la madre como colestasis, diabetes mellitus, pre-eclampsia u otras relacionadas con órganos vitales y el funcionamiento normal del cuerpo; restricciones del crecimiento; problemas de placenta o restricciones del crecimiento intrauterino o relacionados biológicamente con el mismo embarazo, así como rotura uterina en el momento del parto; lesiones durante el embarazo o uso inadecuado de instrumental médico, así como lesiones pasadas; infecciones bacterianas en placenta, feto o madre, así como trastornos del desarrollo relacionados con los anticuerpos; problemas con el cordón umbilical durante el embarazo o momento del parto por compresión; edad de la madre superior a 35 años; y seguimiento inadecuado del parto, como la macrosomía fetal subvalorada.
Muchos de estos factores aparecen en el historial médico de los padres o son detectables durante el embarazo. La mayoría de las pruebas están enfocadas a los anteriores, entre las que destacan: examen pélvico de cuello uterino; ultrasonido abdominal o vaginal con el objetivo de verificar el grado de desarrollo del bebé, posible sangrado, etc.; cardiotocografía en reposo de frecuencia cardíaca del feto; ecografía para obtener imágenes del feto en tiempo real; y análisis genéticos y sanguíneos.
Una muerte fetal no suele representar riesgo inmediato para la mujer a nivel físico. Dependiendo del caso, los factores de riesgo van a hacer necesaria medicación para forzar el parto o extraer el feto mediante cesárea de urgencia, así como procedimientos para eliminar cualquier tejido restante en el útero. Los casos de muerte fetal generan incomprensión en el entorno, por lo que se aconseja acompañamiento psicológico. El sentimiento de culpa, los antecedentes y su nexo tras la autopsia, junto con la incomprensión del “ya tendrás otro” son difíciles de digerir, especialmente en un caso de negligencia médica por muerte fetal. Se debe indicar que la autopsia por muerte fetal no es obligatoria, pero permite saber la causa de la muerte fetal, además de tener un mejor duelo. Muchas muertes fetales no encuentran explicación; según la OMS, el 70% de las muertes fetales del mundo no encuentran explicación, pero dentro de los protocolos médicos existentes esta cifra baja considerablemente.
No existe el embarazo perfecto. Si bien, no es fácil digerir y descubrir tras la autopsia que pudo deberse a la falta de la diligencia debida por los profesionales médicos. Al dolor familiar se suma el desconocimiento de las causas y la falta de atención especializada en los hospitales. La autopsia por la muerte del bebé permite a los padres iniciar un proceso legal indemnizatorio por muerte fetal frente al centro sanitario o los profesionales. Se debe estudiar la información del embarazo para determinar si nos encontramos ante una negligencia médica culposa por acción o no observación de los protocolos médicos. Los supuestos a analizar son los de negligencia, impericia, imprudencia o violación de la lex artis en la atención médica o en la asistencia clínica durante el embarazo o en el momento del parto. Se pretenderá en la mayoría de los casos una acción por daño moral en base a la deficiente atención ante las complicaciones fetales, junto con una investigación de los hechos.
