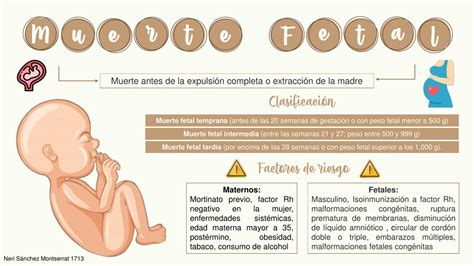
¿Qué se entiende por muerte fetal?
Cuando las mujeres pierden a su bebé entre la semana 20 de embarazo y el parto, se habla de muerte fetal. Si pierden al bebé antes de la semana 20, se habla de aborto espontáneo. La muerte fetal es la pérdida de un embarazo después de las 20 semanas y antes del nacimiento. La muerte fetal es diferente al aborto espontáneo. En los Estados Unidos, un aborto espontáneo generalmente se define como la pérdida de un feto antes de las 20 semanas de embarazo. La muerte fetal intrauterina, también llamada óbito fetal, es la muerte del feto antes de su expulsión o extracción en el nacimiento y, según la Organización Mundial de la Salud (OMS), es independiente de la duración del embarazo. A pesar de ello, en general, se considera muerte fetal anteparto cuando ocurre después de la semana 20 de gestación. En primer lugar, debemos diferenciar el concepto de aborto espontáneo y muerte fetal. Conceptos temporales que parten de las 20 primeras semanas o posteriores para su diferenciación. Así, dependiendo del grado de desarrollo del feto, la muerte fetal se cataloga como muerte fetal temprana, muerte fetal tardía y muerte fetal a término. De las semanas 20 hasta la 27, entre la 28 - 36 y de la semana 37 en adelante. En las 20 primeras semanas hablaríamos de aborto espontáneo.
A nivel legal, dejar de utilizar la palabra feto implica que el bebé sobreviva a las 24 horas siguientes tras el parto. Por lo que la muerte fetal incluye los supuestos de parto y las horas siguientes al mismo.
Los mortinatos pueden ocurrir incluso con mejoras en la atención prenatal a lo largo de los años. El médico puede determinar el latido del corazón del bebé en el útero. Los médicos clasifican la muerte fetal en tres tipos: muerte fetal temprana, muerte fetal tardía y muerte fetal a término. Por lo general, la muerte fetal no presenta señales de advertencia. El sangrado vaginal, especialmente en la segunda mitad del embarazo, puede indicar un problema con el bebé. Si las mujeres sufren sangrado, deben consultar al médico de inmediato.
Causas de la Muerte Fetal
Las causas de aproximadamente un tercio de los casos de muerte fetal no siempre se conocen. Los investigadores han identificado varias causas posibles de mortinatalidad, o de factores que contribuyen a la mortinatalidad. No obstante, en muchos casos de mortinatalidad, la causa sigue siendo desconocida incluso después de muchas pruebas. En aproximadamente un tercio de los casos, se desconocen las causas.
Las causas de muerte fetal pueden ser endógenas, exógenas o fortuitas o una suma de todas. A la hora de buscar una clasificación debemos atender sus factores. Las causas de la muerte fetal, es decir, la muerte de un feto en el útero antes de su nacimiento, pueden ser diversas y a menudo no se puede determinar la causa exacta en todos los casos.
Causas cuando el niño nace muerto
Aunque es muy difícil determinar una causa única de la muerte fetal, si el niño nace ya muerto algunas de las posibles causas de la muerte fetal pueden incluir:
- Problemas con la placenta: La placenta es esencial para proporcionar nutrientes y oxígeno al feto. Si hay problemas con la función de la placenta, como placenta previa, desprendimiento prematuro de placenta o insuficiencia placentaria, el feto puede no recibir suficiente oxígeno y nutrientes, lo que puede llevar a la muerte fetal. Problemas con la placenta, como flujo insuficiente de sangre. Estas fueron las causas más importantes de mortinatalidad en el útero, habitualmente después de las 24 semanas de embarazo.
- Problemas genéticos o cromosómicos: Algunas anomalías genéticas o cromosómicas pueden ser incompatibles con la vida fetal y pueden llevar a la muerte antes del nacimiento. Problemas genéticos fetales y malformaciones congénitas, como la anencefalia, un defecto del tubo neural en el que la mayor parte o la totalidad del cerebro y el cráneo del feto no se desarrollan.
- Defectos de nacimiento: El niño no puede desarrollarse correctamente por algún problema a nivel genético, se da entre un 15 y un 20 % de los casos.
- Malformaciones estructurales: Algunas malformaciones congénitas graves pueden ser incompatibles con la vida fetal y pueden llevar a la muerte antes del nacimiento.
- Restricciones del crecimiento: El bebé viene muy pequeño o crece lento. También puede ser un problema durante el parto. Restricciones del crecimiento.
- Infecciones: Infección en la mujer embarazada, en el útero, en la placenta o en el feto. La mortinatalidad por Escherichia coli, estreptococo del grupo B y enterococos fue la más frecuente. La mortinatalidad relacionada a infección fue más frecuente antes de las 24 semanas de embarazo. Infecciones maternas: Algunas infecciones maternas pueden afectar al feto y causar su muerte. Estas infecciones pueden incluir la toxoplasmosis, rubéola, citomegalovirus, herpes y listeriosis, entre otras. Infecciones bacterianas en placenta, feto o madre. Así como trastornos del desarrollo relacionados con los anticuerpos.

Causas del fallecimiento durante el parto:
En cambio, si el niño fallece en el momento del parto, las causas más comunes son:
- Complicaciones del cordón umbilical: En ocasiones, el cordón umbilical puede enrollarse alrededor del cuello del feto (prolapsos del cordón) o puede haber nudos en el cordón umbilical que pueden dificultar el suministro de oxígeno y nutrientes al feto. Problemas del cordón umbilical, como cuando se produce un nudo o se comprime, cortando el oxígeno al feto. Los problemas del cordón umbilical fueron más proclives a causar mortinatalidad a término y durante el trabajo de parto y el parto. Patología de cordón umbilical: circulares, nudos, torsiones y roturas.
- Rotura uterina: Se da cuando se da una pérdida de la pared del útero. Puede ser provocada por el exceso de oxitocina en el momento del parto.
- Uso inadecuado de instrumental médico: Cuando las herramientas utilizadas para el alivio expulsivo se utilizan demasiado pronto pueden provocar la muerte del niño. Lesiones durante el embarazo o uso inadecuado de instrumental médico. Así como lesiones pasadas.
Factores externos de muerte fetal
Nos referimos, por ejemplo, al grado de desarrollo de la sanidad de un país o factores biológicos puros. Por ejemplo, es fácil entender que los niveles de mortalidad varían por países, pero es menos conocido que los índices son similares en las fases tempranas en todos los países, independientemente de los profesionales médicos. Los primeros momentos del feto son clave, conforme va madurando su viabilidad es mayor, así como la posibilidad de recibir un tratamiento adecuado.
La madre puede estar expuesta a factores externos, modificables o no, que influyen también en el riesgo de muerte fetal, como el consumo de tabaco, alcohol y drogas como la cocaína. El tabaco se ha asociado a muerte fetal temprana y bajo peso al nacer, y se estima como factor de riesgo cuando se fuman más de 10 cigarrillos al día. Los datos referentes al alcohol son controvertidos. La cocaína se asocia a prematuridad, bajo peso, desprendimiento prematuro de placenta y muerte fetal. El mecanismo de acción es desconocido, pero se sabe que disminuye el flujo sanguíneo placentario produciendo hipoxia fetal.
Los factores externos no modificables son las infecciones y los traumatismos. Las infecciones TORCH, Listeria, parvovirus B19, Coxsackie, Leptospira, sífilis y varicela zóster, pueden causar muerte fetal. Los traumatismos son causa rara pero importante de muerte fetal, produciendo más frecuentemente un desprendimiento prematuro de placenta, laceración o rotura uterina. El traumatismo directo sobre el feto es muy raro.
Factores de Riesgo y Síntomas
Factores de Riesgo
Complicaciones del embarazo y del parto Causan casi un tercio de mortinatos. Problemas con la placenta o el cordón umbilical, infecciones, hipertensión, etc. presión arterial, discapacidades congénitas o un estilo de vida inadecuado pueden provocar muertes fetales. Las mujeres con un mortinato tienen un mayor riesgo de tener otro. A pesar de esto, las mujeres pueden quedar embarazadas después de un mortinato y tener un bebé sano.
Factores maternos: Engloban enfermedades concomitantes con la gestación y otras enfermedades propias del embarazo: diabetes mellitus, que incrementa 2,5 veces el riesgo de pérdida fetal; hipertensión arterial o preeclampsia; hemoglobinopatías; isoinmunización Rh; síndrome antifosfolípido; trombofilias hereditarias, aunque su asociación es inconstante; edad materna mayor de 35-40 años o menor de 20 años; obesidad, y rotura uterina. Finalmente, es más común en las razas no blancas. Mi hijo Adrián nació muerto debido a las complicaciones de una preeclampsia no diagnosticada. La preeclampsia es una condición médica que puede producirse después de la semana 20 del embarazo. Nadie mencionó el riesgo de muerte fetal y ninguno de mis proveedores pareció estar preocupado por mis síntomas. La noche antes de que empezara la semana 41 de mi embarazo, mi hijo estaba pateando activamente cuando me fui a dormir. Para cuando me desperté al día siguiente, estaba muerto. Quisiera haber sabido que las muertes fetales eran tan comunes como lo son. Quisiera haber sabido que tener síntomas de preeclampsia era algo muy significativo. Más que nada, quisiera que se hablara más sobre las muertes fetales.
Factores fetales: Entre éstos se incluyen, en primer lugar, las malformaciones, las alteraciones genéticas, que en muchas ocasiones no se detectan en los análisis convencionales, y las infecciones, como la del primer caso clínico presentado. Se ha estudiado la influencia del sexo fetal y de la gestación múltiple y los resultados son controvertidos; sin embargo, la edad gestacional y el bajo peso fetal tienen una gran influencia. Los fetos pequeños para la edad gestacional se definen como menores del percentil 10 o 2 desviaciones estándar bajo la media. Estos fetos tiene un riesgo aumentado de muerte fetal, sobre todo si son pretérmino. De la misma manera, el grupo de nacidos con mayor morbimortalidad neonatal corresponde a los que asocian prematuridad y bajo peso. El crecimiento normal del feto está genéticamente predeterminado y es modulado por factores fetales, maternos y externos. Los fetos con crecimiento intrauterino retardado tienen mayor riesgo de un mal resultado a corto y a largo plazo.
Factores placentarios: Engloban el desprendimiento prematuro de la placenta, el prolapso de cordón, la rotura prematura de membranas, y anormalidades estructurales o funcionales en la implantación.
Otros factores de riesgo:
- Trastornos que cursan con presión arterial alta, incluida la presión arterial alta crónica antes del embarazo y preeclampsia. Estos problemas fueron causas más frecuentes de mortinatalidad tardía y mortinatalidad a término que de mortinatalidad temprana. Revición de presión sanguínea - Algunos tipos de hipertensión pueden contribuir a la muerte fetal.
- Problemas médicos en la mujer embarazada, como diabetes antes del embarazo. Patologías de la madre como colestasis, diabetes mellitus, pre-eclampsia u otras relacionadas con órganos vitales y el funcionamiento normal del cuerpo.
- Edad de la madre superior a 35 años.
- Seguimiento inadecuado del parto: Macrosomía fetal subvalorada.
- El riesgo de muerte en la segunda gestación es menor cuando el primero nació muerto (7,6/1.000) que cuando nació vivo con bajo peso y pretérmino (19/1.000). Las causas que correlacionan estas tendencias no están claras. Esto puede deberse a que en el primer caso, la probable etiología de la muerte es múltiple, incluyendo causas que no dependen de la restricción del crecimiento y que, por lo tanto, podría no tener tendencia a repetirse (infecciones, malformaciones, etc.). Sin embargo, tras haber tenido un feto prematuro y de bajo peso para la edad gestacional se presupone una alteración, probablemente funcional placentaria, que podría tender a repetirse en una segunda gestación.
- El riesgo de muerte fetal fue mayor entre las mujeres que habían experimentado eventos significativos financieros, emocionales, traumáticos o relacionados con la pareja durante el año previo al parto.
Síntomas previos a la muerte fetal
Para evitar la muerte fetal se hace un seguimiento normal del embarazo. Para prevenirlo, se debe estar especialmente atento a antecedentes de abortos espontáneos, movimiento del feto, ritmo cardíaco, pérdida de líquido amniótico, dolor abdominal intenso o sangrado vaginal entre otros.
Síntomas comunes de muerte fetal
Cualquier anomalía debería activar protocolos de especial seguimiento. Por ello, ante cualquier alarma se debe acudir de forma inmediata a urgencias para determinar el motivo o causa. Entre los diagnósticos más frecuentes o factores de riesgo encontraremos:
- Ausencia de movimientos del feto.
- Pérdidas de líquido amniótico de color marrón.
- El útero no crece.
- Desaparición de la elasticidad y firmeza de las partes fetales a la palpación.
- Dolor abdominal intenso.
- Sangrado vaginal.
En caso de experimentar estos síntomas, es muy importante acudir al ginecólogo cuanto antes y comprobar si el feto sigue con vida. A través de una ecografía abdominal, el ginecólogo confirmará si hay latido cardiaco.
Prevención y Diagnóstico
Prevención de muerte fetal: Pruebas y Exámenes médicos
Muchos de estos, aparecen en el historial médico de los padres o son detectables durante el embarazo. La mayoría de pruebas están enfocadas a los anteriores, entre los que destacan:
- Examen pélvico de cuello uterino.
- Ultrasonido abdominal o vaginal con el objetivo de verificar el grado de desarrollo del bebé, posible sangrado, etc.
- Cardiotocografía en reposo de frecuencia cardíaca del feto.
- Ecografía para obtener imágenes del feto en tiempo real.
- Análisis genéticos y sanguíneos.
- Otras
En un segundo grupo estarían comprendidos los relacionados con la muerte fetal en el momento del parto por complicaciones o por deficiente atención antes o durante.
Si la mujer ya ha tenido un feto cruz en el pasado, es conveniente monitorear esta gestación con más cuidado, hacer más visitas al ginecólogo, más ecografías, reposo, etc. Contar las patadas diarias del bebé a partir de la semana 26. Lo normal es sentir al menos unas 10 patadas al día. Si la madre nota que el feto tiene menos actividad, esto sería una señal de alarma. Dejar el tabaco y el alcohol desde el momento en que la mujer sabe que está embarazada.
¿Qué sucede tras la muerte fetal?
Una muerte fetal no suele representar riesgo inmediato para la mujer a nivel físico. Dependiendo del caso los factores de riesgo van a hacer necesaria medicación para forzar el parto o extraer el feto mediante cesárea de urgencia, así como procedimientos para eliminar cualquier tejido restante en el útero. Si hay rotura de las membranas del saco gestacional, puede tener lugar una infección bacteriana que acabe en complicaciones mayores. En función de cuál sea la causa, también es posible que haya un problema en la sangre de la madre (coagulopatía) o tener grandes hemorragias. Por tanto, lo primero que hará el médico es evaluar la situación médica de la gestante y, a continuación, tomar la decisión más adecuada para extraer el feto.
Los médicos suelen tener muchas opciones para el parto si el bebé muere antes del parto. El médico suele esperar a que la mujer dé a luz. En los casos de muerte fetal, las mujeres pueden solicitar arreglos especiales antes de dar a luz al bebé. Pueden incluir una habitación privada o una habitación alejada de otras mujeres embarazadas que estén dando a luz a bebés. Las mujeres pueden ver al bebé, ponerle un nombre, etc.
Al igual que con otros partos, las mujeres pueden experimentar congestión mamaria, depresión, malestar por un episiotomía, y otros problemas después de una muerte fetal. La muerte fetal puede ser emocionalmente angustiante. Un consejero, psiquiatra o psicólogo calificado puede ayudar a las mujeres y a sus familias a superar estos momentos difíciles. Las mujeres pueden sentirse culpables. Deben recordar que rara vez son responsables de los nacimientos de bebés muertos. Por lo general, se sienten profundamente afligidas, enojadas y confundidas. La muerte del bebé también puede afectar los matrimonios. Las mujeres no pueden evitar la muerte fetal, ya que muchos factores están fuera de su control.
Es posible expulsar de manera espontánea el bebé en un parto prematuro pasadas 2 o 3 semanas de la muerte fetal. No obstante, es recomendable inducir el trabajo de parto con el objetivo de evitar posibles complicaciones en la madre como, por ejemplo, una hemorragia o infección. Además, la retención de un feto muerto después del diagnóstico puede llevar a causar más problemas emocionales en los padres.
La recuperación física depende de muchos factores. Sin embargo, normalmente demora entre seis y ocho semanas. La expulsión de la placenta activa las hormonas productoras de leche de la mujer.
La autopsia por muerte fetal
Los casos de muerte fetal generan incomprensión en el entorno. Por ello, se aconseja acompañamiento psicológico. El sentimiento de culpa, los antecedentes y su nexo tras la autopsia, junto con la incomprensión del “ya tendrás otro” son difíciles de digerir. Especialmente en un caso de negligencia médica por muerte fetal.
Se debe indicar que la autopsia por muerte fetal no es obligatoria, pero nos va a permitir saber la causa de la muerte fetal, además de tener un mejor duelo. Muchas muertes fetales no encuentran explicación. Citando a la Doctora Gómez, el 70% de las muertes fetales del mundo, según la OMS no encuentran explicación, pero dentro de los protocolos médicos existentes esta cifra baja considerablemente.
Además, si la muerte fetal se ha producido hace tiempo, se examinarán detenidamente todas las estructuras fetales y la placenta para encontrar una posible causa. Es importante comprobar la superposición de las suturas craneales, engrosamiento del cuero cabelludo (halo de santo), derrame pleural y peritoneal, edema fetal, etc.
Negligencia médica y muerte fetal: ¿Cómo actuar frente a estos casos?
No existe el embarazo perfecto. Si bien, no es fácil digerir y descubrir tras la autopsia que pudo deberse a la falta de la diligencia debida por los profesionales médicos. Al dolor familiar se suma el desconocimiento de las causas y la falta de atención especializada en los hospitales. Esta autopsia por la muerte del bebe permite a los padres iniciar un proceso legal indemnizatorio por muerte fetal frente al centro sanitario o los profesionales.
Si decide presentar una reclamación por muerte fetal ejerciendo una acción por negligencia médica al feto, puede encontrar en nuestro despacho un abogado especialista en negligencias médicas al feto que le brindarán una consulta gratuita para conocer los detalles y viabilidad de su caso. Se debe estudiar la información del embarazo para determinar si nos encontramos ante una negligencia médica al feto culposa por acción o no observación de los protocolos médicos. Los supuestos a analizar son los de negligencia, impericia, imprudencia o violación de la lex artis en la atención médica o en la asistencia clínica durante el embarazo o en el momento del parto. Se pretenderá en la mayoría de los casos una acción por daño moral en base a la deficiente atención ante las complicaciones fetales, junto con una investigación de los hechos.
Casos más comunes de muerte fetal
Como abogados especialistas en negligencias médicas hemos tenido que tratar casos cuyo resultado había sido la muerte del feto. Algunas de las más relevantes son:
- Una rotura uterina que pasó inadvertida.
- Un bebé que falleció tras realizar una cesárea.
- El uso de una ventosa demasiado pronto.
En nuestra web encontrará casos similares. Recuerde que existen plazos de tiempo muy cortos para reclamar, y que la justicia no se interrumpe ni ante una situación psicológica de duelo como la que pasan los familiares en estos momentos.
Casos de negligencias médicas relacionadas
Como abogados especialistas en negligencias médicas, desgraciadamente, hemos tenido que tratar muchos casos cuyo resultado había sido la muerte del bebé.