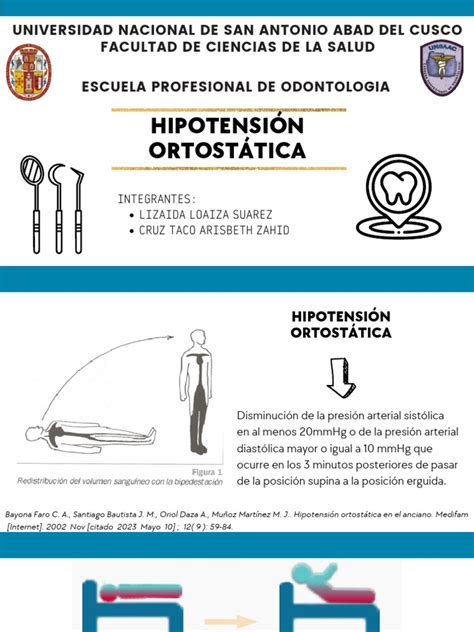
La hipotensión ortostática, también conocida como hipotensión postural, es una forma de presión arterial baja que se produce al ponerse de pie después de estar sentado o acostado. Esta condición puede manifestarse con síntomas como mareos o aturdimiento, e incluso desmayos. Si bien puede ser leve y de corta duración, la hipotensión ortostática persistente puede ser un indicio de problemas de salud más serios, por lo que es fundamental consultar a un profesional médico ante la recurrencia de estos síntomas.
La hipotensión ortostática ocasional suele tener causas evidentes, como la deshidratación o el reposo prolongado en cama, y se trata con facilidad. Sin embargo, la hipotensión ortostática crónica a menudo es un signo de otra afección subyacente, y su tratamiento dependerá de la causa específica.
Síntomas de la Hipotensión Ortostática
El síntoma más común de la hipotensión ortostática es la sensación de aturdimiento o mareos al ponerse de pie después de haber estado sentado o acostado. Estos episodios pueden ser leves y estar provocados por factores como una leve deshidratación, niveles bajos de glucosa en sangre o sobrecalentamiento. Si estos síntomas solo ocurren de forma ocasional, generalmente no hay motivo de preocupación.
Sin embargo, es importante acudir a un proveedor de atención médica si experimenta síntomas frecuentes de hipotensión ortostática. La pérdida de conocimiento, incluso por unos segundos, es una señal de alarma que requiere atención médica inmediata. Se recomienda llevar un registro de los síntomas, incluyendo cuándo ocurrieron, su duración y la actividad que se estaba realizando en ese momento. Además, es crucial informar al médico si los síntomas se presentan en situaciones de riesgo, como mientras se conduce.

¿Cómo Ocurre la Hipotensión Ortostática?
Al levantarse después de estar sentado o acostado, la gravedad provoca que la sangre se acumule en las piernas y la zona del abdomen. Esto reduce el flujo de sangre hacia el corazón, lo que a su vez disminuye la presión arterial. Normalmente, unas células especiales llamadas barorreceptores, ubicadas cerca de las arterias del corazón y del cuello, detectan esta bajada de presión y envían señales al cerebro. El cerebro, a su vez, instruye al corazón a latir más rápido y a bombear más sangre, lo que estabiliza la presión arterial. Estos barorreceptores también provocan el estrechamiento de los vasos sanguíneos, aumentando la presión arterial.
La hipotensión ortostática se produce cuando este mecanismo natural del cuerpo para regular la presión arterial se ve interrumpido. Diversas afecciones pueden desencadenar esta interrupción:
- Deshidratación: La fiebre, los vómitos, la ingesta insuficiente de líquidos, la diarrea grave y el ejercicio físico intenso con sudoración excesiva pueden llevar a la deshidratación. La deshidratación reduce el volumen sanguíneo y puede causar síntomas de hipotensión ortostática, como debilidad, mareos y cansancio.
- Problemas cardíacos: Ciertas afecciones cardíacas, como una frecuencia cardíaca extremadamente baja (bradicardia), problemas en las válvulas cardíacas, un ataque cardíaco o insuficiencia cardíaca, pueden provocar presión arterial baja. Estas condiciones impiden que el corazón aumente rápidamente el bombeo de sangre al ponerse de pie.
- Problemas endocrinos: Afecciones como las de la tiroides, la insuficiencia suprarrenal (enfermedad de Addison) y los niveles bajos de glucosa en sangre (hipoglucemia) pueden causar hipotensión ortostática. La diabetes también puede ser una causa, ya que puede dañar los nervios que regulan la presión arterial.
- Trastornos del sistema nervioso: Enfermedades como el Parkinson, la atrofia multisistémica, la demencia con cuerpos de Lewy, la insuficiencia autonómica pura y la amiloidosis pueden afectar la capacidad del cuerpo para controlar la presión arterial.
- Consumo de comidas: Algunas personas experimentan presión arterial baja después de comer (hipotensión posprandial), especialmente los adultos mayores.
Factores de Riesgo de la Hipotensión Ortostática
Existen varios factores que pueden aumentar el riesgo de desarrollar hipotensión ortostática:
- Edad: Es más frecuente en personas mayores de 65 años, ya que los barorreceptores pueden volverse menos sensibles con la edad y el corazón puede tener más dificultad para adaptarse a los cambios de presión arterial.
- Medicamentos: Ciertos medicamentos utilizados para tratar la presión arterial alta o enfermedades cardíacas (diuréticos, alfabloqueadores, betabloqueadores, bloqueadores de los canales de calcio, inhibidores de la ECA, nitratos) pueden aumentar el riesgo. Otros medicamentos que pueden influir incluyen los usados para el Parkinson, antidepresivos, antipsicóticos, relajantes musculares, medicamentos para la disfunción eréctil y narcóticos.
- Determinadas enfermedades: Algunas afecciones cardíacas (problemas de válvulas, ataque cardíaco, insuficiencia cardíaca), trastornos del sistema nervioso (Parkinson) y enfermedades que causan daño a los nervios (neuropatía, como la diabetes) aumentan el riesgo.
- Exposición al calor: El calor excesivo puede provocar sudoración intensa y deshidratación, disminuyendo la presión arterial y desencadenando hipotensión ortostática.
- Reposo en cama prolongado: Estar postrado en cama durante mucho tiempo debido a enfermedad o lesión puede debilitar el cuerpo y contribuir a la hipotensión ortostática.
- Consumo de alcohol: El alcohol puede empeorar la hipotensión ortostática.
Complicaciones de la Hipotensión Ortostática
La hipotensión ortostática persistente puede acarrear complicaciones significativas, especialmente en adultos mayores:
- Caídas: Los desmayos causados por la hipotensión ortostática son una causa común de caídas.
- Accidente cerebrovascular: Los cambios bruscos de presión arterial al pasar de estar sentado a de pie pueden ser un factor de riesgo de accidentes cerebrovasculares debido a la reducción del flujo sanguíneo al cerebro.
- Enfermedades cardiovasculares: La hipotensión ortostática puede ser un factor de riesgo para el desarrollo de enfermedades cardiovasculares y sus complicaciones, como dolor en el pecho, insuficiencia cardíaca o problemas del ritmo cardíaco.
Diagnóstico de la Hipotensión Ortostática
El objetivo principal del médico al evaluar la hipotensión ortostática es identificar la causa subyacente y determinar el tratamiento adecuado. En algunos casos, la causa exacta puede no ser identificada.
El diagnóstico suele incluir:
- Historial médico y examen físico: El médico revisará tus antecedentes médicos, medicamentos actuales y síntomas, además de realizar un examen físico.
- Control de la presión arterial: Se mide la presión arterial en posición sentada y de pie. Una caída de 20 mm Hg en la presión sistólica o de 10 mm Hg en la presión diastólica dentro de los 2 a 5 minutos de ponerse de pie es indicativa de hipotensión ortostática.

Adicionalmente, se pueden realizar las siguientes pruebas:
- Análisis de sangre: Para evaluar la salud general y detectar posibles causas como hipoglucemia o anemia.
- Electrocardiograma (ECG): Mide la actividad eléctrica del corazón y puede detectar arritmias o problemas en el suministro de sangre al músculo cardíaco. Se puede complementar con un monitor Holter para registrar la actividad cardíaca durante 24 horas o más.
- Ecocardiograma: Utiliza ondas sonoras para crear imágenes del corazón y evaluar el flujo sanguíneo y la función de las válvulas.
- Prueba de esfuerzo: Evalúa cómo responde el corazón al ejercicio.
- Prueba de la mesa inclinada: Mide cómo el cuerpo reacciona a los cambios de posición, simulando el paso de estar acostado a de pie, para evaluar el funcionamiento del sistema nervioso autónomo.
Tratamiento de la Hipotensión Ortostática
El tratamiento de la hipotensión ortostática se enfoca en abordar la causa subyacente. Si la deshidratación es la causa, se recomendará aumentar la ingesta de líquidos. Si un medicamento es el responsable, se ajustará la dosis o se suspenderá su uso. En casos leves, sentarse o acostarse inmediatamente al sentir mareos puede aliviar los síntomas.
Medicamentos
Si los cambios en el estilo de vida no son suficientes, se pueden prescribir medicamentos para aumentar la presión arterial o el volumen sanguíneo. Entre ellos se encuentran la midodrina, la droxidopa, la fludrocortisona o la piridostigmina. Es fundamental discutir los riesgos y beneficios de estos medicamentos con el médico.
Medidas de Control y Prevención
Existen varias medidas sencillas para controlar y prevenir la hipotensión ortostática:
- Uso de medias de compresión: Ayudan a mejorar el flujo sanguíneo en las piernas y reducir los síntomas.
- Hidratación adecuada: Beber abundantes líquidos, especialmente agua, es crucial para mantener la presión arterial.
- Evitar el alcohol: El alcohol puede empeorar la hipotensión ortostática.
- Aumentar la sal en la dieta: Bajo supervisión médica, un ligero aumento en la ingesta de sal puede ayudar a elevar la presión arterial.
- Comidas pequeñas y bajas en carbohidratos: Si la presión arterial disminuye después de comer, esto puede ser beneficioso.
- Ejercicio regular: La actividad física cardiovascular y de fortalecimiento puede mejorar los síntomas.
- Movimientos específicos: Estirar las pantorrillas antes de sentarse y contraer los músculos de los muslos, abdomen y glúteos al experimentar síntomas puede ayudar. Ponerse en cuclillas o marchar en el lugar también puede ser útil.
- Levantarse lentamente: Evitar cambios bruscos de posición es clave. Sentarse en el borde de la cama durante un minuto antes de ponerse de pie es recomendable.
- Elevar la cabecera de la cama: Dormir con la cabecera ligeramente elevada puede contrarrestar los efectos de la gravedad.
Hipotensión ortostática | Dr.Leopoldo García Lamas
Es importante tomarse la presión arterial regularmente en casa y llevar un registro de las lecturas a las citas médicas. Se recomienda medir la presión arterial en diferentes momentos del día, incluyendo después de comer y después de tomar medicamentos.
tags: #efecto #secundario #manhwa #tmo