La pérdida de un embarazo es una experiencia profundamente dolorosa y compleja, y la terminología médica utilizada para describirla puede generar confusión. Es fundamental comprender la distinción entre "óbito" (muerte fetal) y "aborto" para abordar adecuadamente esta situación, tanto desde el punto de vista médico como emocional.
La muerte fetal, también conocida como óbito, se define médicamente como la pérdida de un embarazo después de las 20 semanas de gestación o cuando el feto alcanza un peso mayor a 500 gramos. En esencia, ocurre cuando el feto muere dentro del útero en una etapa avanzada del desarrollo, donde la vida fuera del útero podría haber sido posible en condiciones óptimas. Los casos de muerte fetal ocurren en familias de todas las razas, grupos étnicos y niveles de ingreso, y en mujeres de todas las edades. Estas muertes también ocurren con más frecuencia en las mujeres de ciertos grupos raciales o étnicos. Las disparidades en la salud relacionadas con las muertes fetales no se originan en diferencias biológicas ni genéticas entre razas y grupos étnicos. Estas disparidades pueden atribuirse a muchas causas subyacentes que incluyen acceso a atención médica de calidad, condiciones de salud preexistentes y discriminación estructural.
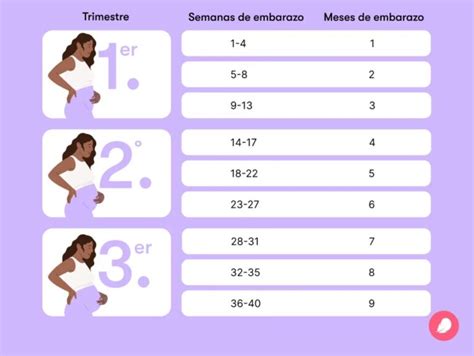
Por otro lado, el aborto, o aborto espontáneo, se refiere generalmente a la pérdida del embarazo antes de las 20 semanas de gestación o cuando el peso del embrión o feto es menor de 500 gramos. En los Estados Unidos, esta es la definición comúnmente aceptada. La mayoría de las muertes fetales ocurren en el tercer trimestre del embarazo. Se habla de muerte fetal precoz cuando ocurre en el segundo trimestre o, de forma más precisa, cuando el peso es menor de 1000 gramos o el desarrollo es menor de 28 semanas.
El feto que nace sin vida después de la semana 20 de gestación se denomina mortinato. Hasta finales del siglo XX, el diagnóstico de muerte fetal solo era de certeza tras el nacimiento, mediante la comprobación de que, después de la separación completa de la madre, no respiraba ni mostraba otra evidencia de vida. A partir de 2016, no existe un sistema de clasificación internacional para las causas de muerte fetal.
Causas y Factores de Riesgo
Las causas de muerte fetal son diversas y, en un gran porcentaje de casos, permanecen desconocidas, incluso tras exhaustivas pruebas y autopsias. Se estima que en aproximadamente el 25%-50% de los casos no se llega a conocer la causa de la muerte, lo que depende de las pruebas de anatomía patológica realizadas y la experiencia del patólogo. Sin embargo, se han identificado varios factores de riesgo y causas potenciales:
- Complicaciones del embarazo y del parto: Causan casi un tercio de los mortinatos.
- Infecciones: Una infección en el feto, la placenta o la madre puede provocar muerte fetal. Infecciones maternas como la malaria (8,0%) y la sífilis (7,7%) son factores atribuibles.
- Problemas de la placenta o el cordón umbilical: Pueden ser responsables de aproximadamente 1 de cada 10 muertes fetales.
- Trastornos hipertensivos: Ciertos tipos de hipertensión arterial pueden contribuir a la muerte fetal. La preeclampsia, una condición que puede ocurrir después de la semana 20 de embarazo, es un ejemplo.
- Malformaciones congénitas y anomalías cromosómicas: Defectos en el desarrollo del feto.
- Trastornos del crecimiento fetal: Problemas en el desarrollo adecuado del feto dentro del útero.
- Problemas metabólicos: Deficiencias en productos esenciales para el metabolismo o insuficiencia de minerales.
- Trombofilias: Predisposición a formar coágulos sanguíneos, que pueden afectar el flujo sanguíneo al feto.
- Hidrops fetal: Acumulación anormal de líquido en los tejidos fetales.
- Infecciones fetales: Como la parvovirus B19.
- Factores relacionados con la madre: Edad materna (tanto por ser muy joven como por ser mayor de 35 años, especialmente >45), falta de controles médicos, consumo de estupefacientes, tabaco y alcohol, afecciones maternas preexistentes, embarazos múltiples y cesáreas previas.
- Factores sociales, biológicos o ambientales: Estrés, preocupación o falta de recursos.
La muerte fetal puede ocurrir incluso con mejoras en la atención prenatal. La mayoría de los mortinatos (98%) se producen en países de ingresos bajos y medios. Muchos trastornos asociados con la muerte fetal intrauterina son potencialmente modificables.

Diferencias Clave y Terminología
Es crucial distinguir entre aborto y muerte fetal (óbito) no solo por la semana de gestación, sino también por las implicaciones médicas y el manejo:
- Aborto: Pérdida del embarazo antes de las 20 semanas de gestación o con un peso fetal menor a 500 gramos. Puede ser espontáneo o inducido. Las causas más comunes (en uno de cada dos casos) se atribuyen a fallos genéticos aleatorios que no suelen repetirse.
- Muerte Fetal (Óbito): Muerte del feto después de las 20 semanas de gestación o con un peso fetal mayor a 500 gramos. El feto nace sin vida.
- Mortinato: Término utilizado para referirse a un bebé que muere después de la semana 20 de embarazo.
- Muerte Perinatal: Concepto más amplio que abarca tanto la muerte fetal tardía (después de las 22 semanas de gestación) como la muerte neonatal (hasta los 27 días de vida del bebé).
- Muerte Neonatal: Ocurre entre el nacimiento y los 28 días de vida. Se divide en precoz (primeros 6 días) y tardía (entre 7 y 28 días).
En aproximadamente un tercio de los casos de muerte fetal, las causas no siempre se conocen. El médico puede determinar la ausencia del latido cardíaco fetal mediante ultrasonido.
Manejo y Apoyo Emocional
La muerte fetal es una de las situaciones más difíciles de enfrentar en la práctica obstétrica. El manejo médico y el apoyo psicológico son fundamentales para las familias que atraviesan esta experiencia.
Una muerte fetal intrauterina no suele representar riesgo inmediato para la mujer. Si el parto comienza espontáneamente en dos semanas, la mujer puede elegir esperar. Sin embargo, si la idea de llevar un feto muerto resulta traumatizante, puede elegir la inducción del parto. Si pasan más de dos semanas, puede aparecer un riesgo de desarrollar trastornos de la coagulación, por lo que se recomienda la inducción del parto.
MUERTE FETAL INTRAÚTERO, CAUSAS, DIAGNÓSTICO, MANEJO, APOYO... - Ginecología y Obstetricia -
Es importante destacar que la mayoría de las mujeres que pierden a su hijo en el embarazo se sienten incomprendidas ante la trivialización de su dolor. Para la madre, ese ser era importante y tenía una entidad propia que no es sustituible. El acompañamiento desde el reconocimiento del dolor, en la dirección de la aceptación como proceso de pérdida, maduración y crecimiento, es esencial, al igual que ocurre con la muerte de cualquier ser querido.
Los profesionales sanitarios deben estar preparados para asistir en las diferentes etapas del duelo:
- Shock emocional y negación: Mecanismo de autodefensa. Es importante validar estos sentimientos y, si es posible, que otro profesional confirme el diagnóstico.
- Búsqueda del porqué: Intento de justificar o encontrar culpabilidad. Los profesionales deben escuchar, ser receptivos y acompañar, facilitando toda la información disponible y recomendando la realización de la necropsia.
- "¿Y ahora qué?": Fase de desorientación y tristeza. Es fundamental ofrecer seguridad y respuestas adecuadas. La conducta médica debe ser activa, recomendando la inducción del parto y ofreciendo analgesia epidural para favorecer la conciencia de la realidad.
Se debe ofrecer a los padres la posibilidad de ver a su hijo, ponerle un nombre y tener un tiempo de intimidad. Los hospitales deben disponer de espacios adecuados para el duelo y considerar el ingreso de la madre en una planta distinta a la de puerperio. El alta hospitalaria precoz y el seguimiento en consultas especializadas son recomendables.
El valor de la necropsia fetal es indiscutible para esclarecer las causas. El estudio anatomopatológico de la placenta también es importante. Al alta hospitalaria, se debe citar en consultas de medicina psicosomática o preconcepcional para seguimiento del proceso de duelo.
La aceptación es un proceso que tarda semanas, meses o años. El análisis del regreso al domicilio habitual, la expresión de sentimientos entre la pareja y la reintegración al entorno sociofamiliar son pasos clave. El informe de la necropsia, aunque no siempre aclare la causa, puede ser un momento esperado por los padres. Es importante transmitir seguridad y aconsejar sobre la planificación de futuras gestaciones, asegurando que se realice cuando la mujer se sienta bien física y psíquicamente.
La recuperación física tras la pérdida gestacional normalmente demora entre seis y ocho semanas. La muerte fetal puede ser emocionalmente angustiante, y un consejero, psiquiatra o psicólogo calificado puede ser de gran ayuda. Es fundamental recordar que, en la mayoría de los casos, las mujeres no son responsables de los nacimientos de bebés muertos.

A pesar de la dificultad, muchas mujeres pueden tener embarazos saludables después de una muerte fetal. Realizarse un chequeo médico antes de volver a quedar embarazadas y seguir las recomendaciones médicas son pasos importantes para futuras gestaciones.
tags: #diferencia #entre #obito #y #aborto